“Những bệnh nhân ở giai đoạn thiếu máu trầm trọng của bệnh động mạch chi dưới mạn tính đều có tiên lượng xấu. Có khoảng 20% bệnh nhân phải cắt cụt chi và cũng có khoảng 20% trường hợp tử vong do bệnh”, ThS.BS Bùi Tiến Đạt, khoa Hồi sức Cấp cứu, Bệnh viện Đa khoa Quốc tế Vinmec Hải Phòng cho biết.
Bàn chân bị loét, hoại tử vì thời tiết lạnh
ThS.BS Dương Ngọc Thắng, khoa Ngoại tim mạch – Lồng ngực, Trung tâm Tim mạch Lồng ngực cho biết, sau Tết trời lạnh, Bệnh viện Hữu nghị Việt Đức tiếp nhận nhiều bệnh nhân bị thiếu máu chi mạn tính đến khám. Trong đó có 10 người ở giai đoạn 4, nghĩa là đã xuất hiện hoại tử ở bàn chân và ngón, nguy cơ phải cắt cụt chi.
Ông. N.V.M (54 tuổi, Hải Dương) chia sẻ, từ tháng 12 năm ngoái ông bắt đầu có biểu hiện đau tức chân khi đi lại, dừng lại nghỉ sẽ đỡ đau, tiếp tục đi lại thấy đau. Gần đây tình trạng này càng trở nên trầm trọng hơn, đau buốt lên tận thái dương, thậm chí không đi lại cũng đau, nhất là đầu ngón chân.
Cơn đau nhức khiến người bệnh không ngủ được, uống thuốc ngủ, thuốc giảm đau cũng không cải thiện. Sáng ngủ dậy ông thấy chân bị tê, sau đó tím ngón chân, thậm chí bị sưng, nhức, mưng mủ. Bệnh nhân có đi khám nhiều nơi đều cho uống thuốc đau xương khớp, nhưng tình trạng bệnh không thuyên giảm.
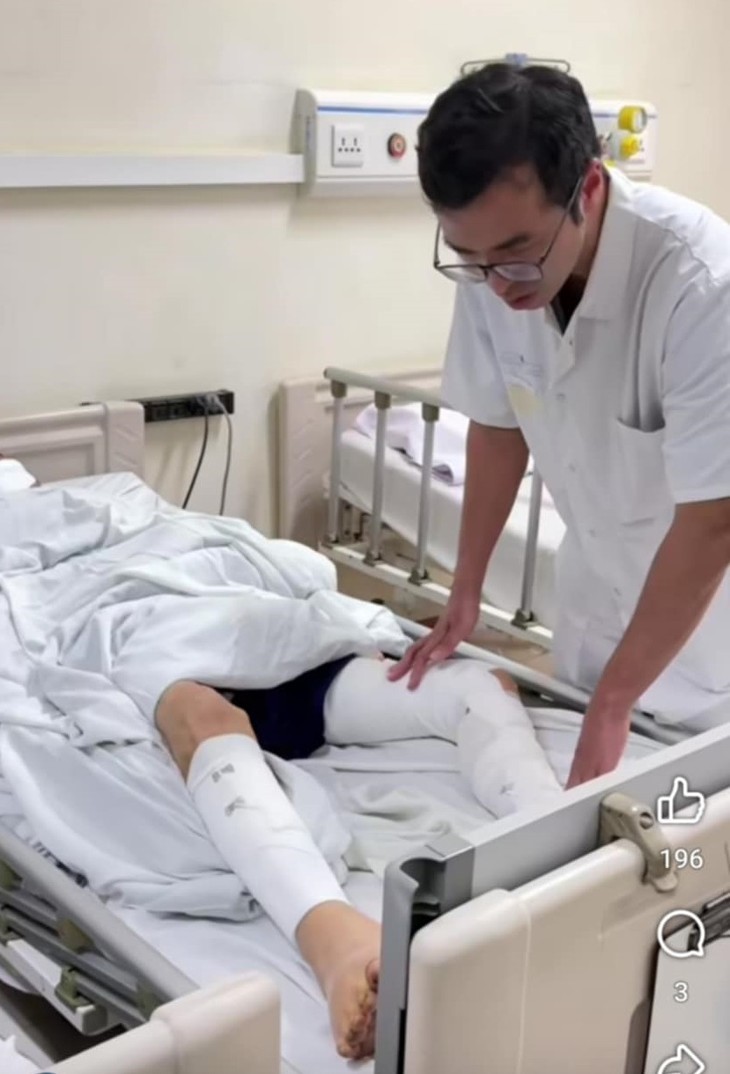 |
| Thăm khám cho bệnh nhân tắc mạch chi tại Bệnh viện Hữu nghị Việt Đức - Ảnh BVCC |
ThS.BS Dương Ngọc Thắng cho biết, thiếu máu mạn tính chi dưới là một bệnh phổ biến, tuy nhiên với nhiều người, nhận thức về bệnh còn hạn chế. Đa số người bệnh đến khám khi đã ở giai đoạn muộn - có biểu hiện đau liên tục, hoại tử chi. Lý do vì các biểu hiện bệnh ban đầu khiến nhiều người lầm tưởng với các bệnh về xương khớp, tĩnh mạch, thần kinh cột sống...
Tại Bệnh viện Hữu nghị Việt Đức, mỗi ngày có khoảng 10-15 bệnh nhân thiếu máu mạn tính chi dưới tới khám. Mỗi năm can thiệp cho khoảng 200-300 trường hợp.
Theo ThS.BS Thắng, thời tiết lạnh các mạch máu co lại trên nền những mạch máu đã tắc mạn tính, xơ vữa sẵn, làm giảm lưu thông máu tới vùng chi dưới, gây đau liên tục cho bệnh nhân ngay cả khi nghỉ ngơi, thậm chí hoại tử các đầu ngón.
Thiếu máu chi mạn tính thường gặp ở những bệnh nhân trên 70 tuổi. Tuy nhiên, hiện nay bệnh ngày càng trẻ hóa, nhiều người mới 30 – 40 tuổi đã bị hoại tử chi. Đa phần là những người hút thuốc lá nhiều, mỗi ngày 1- 2 bao, khiến mạch máu xơ vữa sớm.
Theo nghiên cứu, với người hút thuốc lá, nguy cơ mắc bệnh động mạch chi dưới tăng lên 2-6 lần. Người bị tiểu đường nguy cơ mắc cũng tăng 2-4 lần...
Phát hiện sớm để tránh biến chứng
ThS.BS Bùi Tiến Đạt, khoa Hồi sức Cấp cứu, Bệnh viện Đa khoa Quốc tế Vinmec Hải Phòng cho biết, thiếu máu chi dưới mạn tính là tình trạng các động mạch chủ và động mạch chi dưới bị hẹp lại, gây cản trở lưu thông máu đến các cơ và bộ phận liên quan khác như dây thần kinh, da... ở phía hạ lưu.
Điều này dẫn đến sự chuyển hóa yếm khí và tăng sản sinh acid lactic, gây đau nhức khi gắng sức, hay còn gọi là đau cách hồi.
Càng về sau, người bệnh có thể đau nhức chi dưới ngay cả khi đang nghỉ ngơi, kèm theo đó là các dấu hiệu thiếu máu cục bộ như loét da, hoại tử...
Ở giai đoạn thiếu máu trầm trọng có những triệu chứng rõ nét như cơn đau xuất hiện liên tục, bệnh nhân thường xuyên phải sử dụng thuốc giảm đau, đều có tiên lượng xấu. Có khoảng 20% bệnh nhân phải thực hiện cắt cụt chi, khoảng 20% trường hợp tử vong do bệnh.
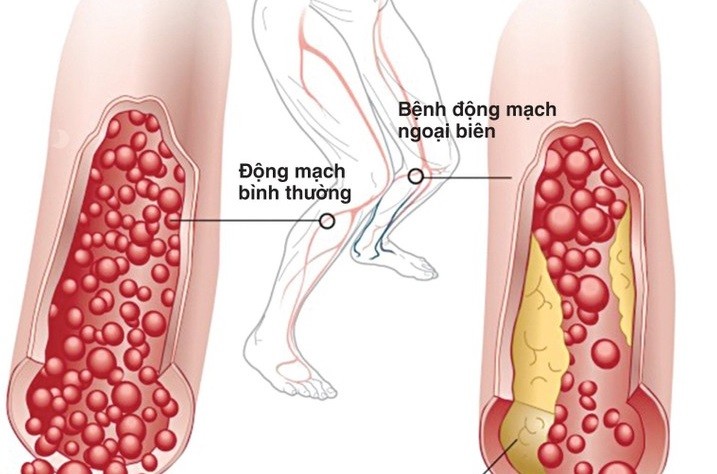 |
| Xơ vữa, hẹp mạch gây thiếu máu mạn tính chi - Ảnh minh họa |
ThS.BS Lê Nhật Tiên, Phó trưởng khoa Nội, Can thiệp Tim mạch và Hô hấp, Bệnh viện Hữu nghị Việt Đức chỉ dẫn, cần khám và phát hiện bệnh sớm, ở giai đoạn chưa đau khi nghỉ ngơi hay chưa có viêm loét, hoại tử chi do thiếu máu. Phát hiện sớm sẽ giúp người bệnh tránh được tàn phế do các biến chứng của bệnh.
Dấu hiệu của bệnh rất rõ. Ở giai đoạn sớm, biểu hiện phổ biến là đau cách hồi, đau khi đi lại. Khoảng cách quãng đường khi xuất hiện đau càng ngắn lại thì mức độ bệnh càng nặng.
Ở giai đoạn muộn, có người chỉ đi vài mét đã thấy đau, thậm chí đau ngay cả khi nghỉ ngơi. Cuối cùng là các dấu hiệu thiếu máu cục bộ như loét da, hoại tử đen bàn ngón chân, phải cắt cụt chi gây tàn phế cho người bệnh, hoặc nhiễm trùng huyết gây tử vong.
Các phương pháp điều trị bệnh đa dạng, chủ yếu là phẫu thuật kinh điển, can thiệp nội mạch và điều trị nội khoa. Trong đó, can thiệp nội mạch ngày càng chiếm ưu thế, là biện pháp điều trị được đưa ra trước khi phẫu thuật.
Ưu điểm là ít xâm lấn, có thể can thiệp vào mạch máu nhỏ, thời gian nằm viện ngắn. Sau khi phục hồi lưu thông mạch máu, máu xuống dưới nhiều hơn, phần hoại tử của chi giáp ranh giữa hoại tử và chưa hoại tử có thể sống lại. Việc này giúp bảo tồn chi tối đa.
Tỷ lệ tái phát của bệnh cao, có thể tái phát tại chỗ đã can thiệp hoặc tái phát tại nhánh mạch khác. Vì vậy, bên cạnh can thiệp nội mạch, phẫu thuật, người bệnh cần song hành điều trị nội khoa lâu dài, kiểm soát bệnh huyết áp, tiểu đường, rối loạn lipid máu, thay đổi lối sống, bỏ thuốc lá, giảm cân….
Thiếu máu chi mạn tính có liên quan nhiều đến các yếu tố nguy cơ ảnh hưởng đến mạch máu bao gồm: Thuốc lá, tăng huyết áp, tăng mỡ máu, bệnh đái tháo đường… Vì vậy, người bệnh cần tuyệt đối bỏ thuốc lá và điều trị, kiểm soát các bệnh kèm theo như kiểm soát tốt huyết áp, điều trị bệnh đái tháo đường và tình trạng rối loạn chuyển hóa lipid…
BS Bùi Tiến Đạt cảnh báo, ngoài hội chứng thiếu máu chi mạn tính, cần đặc biệt chú ý thiếu máu chi cấp tính. Đây là hiện tượng dòng máu lưu thông bình thường trong các động mạch lớn nuôi chi đột ngột bị chặn đứng với biểu hiện: Đột ngột mất chủ động trong vận động bình thường của chi dưới; Tê bì, lạnh và mất cảm giác ở phía ngọn chi.
Một thời gian sau sẽ cảm thấy mất hoàn toàn cảm giác; Màu sắc da trở nên nhợt nhạt và sờ bên ngoài thấy lạnh; Rối loạn cảm giác, rối loạn vận động; Phù nề và đau bắp cơ (thường xuất hiện khi bước vào giai đoạn thiếu máu không hồi phục)...
Thông thường, việc thiếu máu cấp tính diễn biến rất nhanh và nghiêm trọng, do đó đây cũng là ưu tiên cấp cứu số 1 trong ngoại khoa.
Nguyên nhân gây ra hội chứng này chủ yếu là do tắc động mạch hoặc nghẽn động mạch (từ dị vật, máu cục...) dị vật di chuyển từ bộ phận khác đến động mạch gây tắc nghẽn động mạch.
Thúy Nga/ VietnamDaily