Ngày 2/12, Bộ Y tế ban hành Quyết định số 5525 kèm hướng dẫn phân loại nguy cơ người nhiễm SARS-CoV-2 và định hướng xử trí, cách ly, điều trị. Dưới đây là 20 bệnh khiến F0 có nguy cơ trở nặng cao theo hướng dẫn mới của Bộ Y tế.
Tiểu đường
Với bệnh nhân COVID-19, tiểu đường, đặc biệt type II, là yếu tố nguy cơ cao khiến họ phải nhập viện hoặc có thể tử vong.
Một nghiên cứu tại Trung Quốc cho thấy tiểu đường type II là bệnh lý đi kèm ở 22% trường hợp tử vong khi mắc COVID-19. Nghiên cứu khác cũng chỉ ra trong số các bệnh nhân COVID-19 nặng, 12-16% là những người bị tiểu đường type II.
Bệnh về hệ hô hấp
Theo CDC, những người mắc chứng phổi tắc nghẽn mạn tính (gồm khí phế thũng, viêm phế quản) có nguy cơ bị COVID-19 nặng hơn. Các bệnh khác như xơ hóa phổi vô căn, u xơ nang cũng có thể khiến người mắc COVID-19 diễn biến nghiêm trọng.
SARS-CoV-2 là virus tấn công chủ yếu vào phổi. Chính vì thế, khi cơ quan này bị suy yếu, nCoV càng dễ gây bệnh, tấn công phổi nặng hơn.
Bên cạnh đó, người bị hen suyễn cũng có nguy cơ cao hơn khi mắc COVID-19. Bởi hệ hô hấp của họ vốn yếu và dễ tổn thương. Khi nCoV xâm nhập, phổi bị tấn công và tình trạng hen suyễn sẽ thêm nghiêm trọng.
Ung thư
Theo Bộ Y tế, đặc biệt những người có các khối u ác tính về huyết học, ung thư phổi và bệnh ung thư di căn khác có nguy cơ cao nhất.
Kết quả từ một nghiên cứu trên 20.000 bệnh nhân nội trú tại Anh cho thấy người mắc ung thư và COVID-19 có khả năng tử vong cao hơn nhóm chỉ nhiễm SARS-CoV-2. Hệ miễn dịch của cơ thể có vai trò quan trọng giúp bảo vệ cơ thể chống lại các tác nhân gây bệnh từ bên ngoài. Những người bệnh hệ miễn dịch bị suy yếu có nguy cơ bị nhiễm trùng cao hơn, bao gồm nhiễm virus như SARS-CoV-2.
Nghiên cứu do Ủy ban Sức khỏe Quốc gia Trung Quốc thực hiện cho thấy nhóm tiền sử điều trị ung thư mắc COVID-19 và đang được điều trị hóa chất hoặc phẫu thuật có nguy cơ gặp biến cố lâm sàng (cần điều trị hồi sức tích cực hoặc tử vong) cao hơn nhiều bệnh nhân không bị ung thư (tỷ lệ 39% so với 8%).
Thời gian trung bình dẫn đến diễn biến nặng ở nhóm bị ung thư ngắn hơn nhiều so với nhóm không bị ung thư (13 ngày so với 43 ngày).
|
|
|
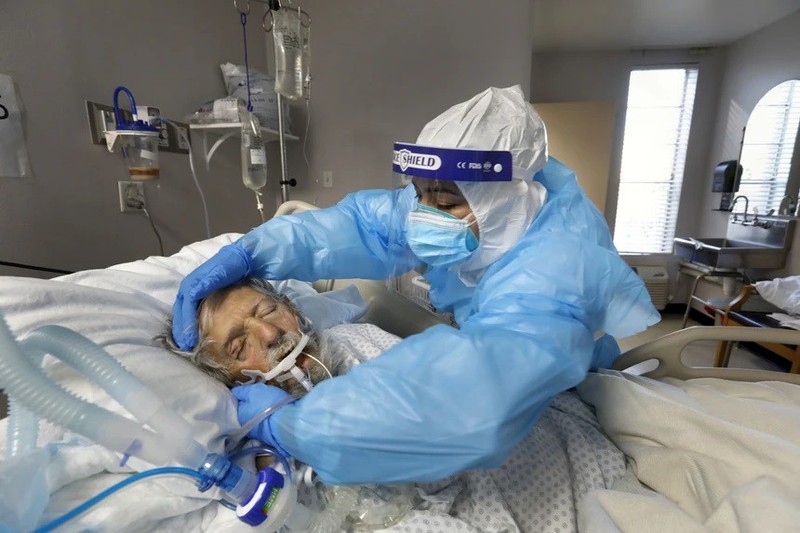
Người già, mắc bệnh nền là nhóm dễ bị tổn thương nhất khi mắc COVID-19. Ảnh: LA Times.
|
Bệnh thận mạn tính
Bệnh thận mạn tính vốn là nguyên nhân tử vong thứ 12 trên thế giới. Và với COVID-19, tương tự ung thư, bệnh nhân bị thận mạn tính cũng có khả năng diễn biến nặng cao hơn khi nhiễm nCoV. Những người này đều có hệ miễn dịch kém, phải phụ thuộc hóa chất để duy trì sự sống.
Béo phì, thừa cân
Một nghiên cứu xem xét dữ liệu từ 88 bệnh nhân mắc COVID-19 phải nhập viện tại Mỹ đã cho thấy người béo phì, thừa cân có khả năng diễn biến nặng hơn. Thậm chí, nguy cơ phải tử máy hoặc tử vong ở những người này cao hơn nhóm bình thường. Rủi ro tăng dần theo chỉ số khối cơ thể (BMI) của họ.
Cụ thể, những người có chỉ số BMI từ 40 trở lên có nguy cơ phải thở máy khi mắc COVID-19 cao gấp 2 lần và nguy cơ tử vong tăng 26% so với nhóm bệnh nhân có cân nặng bình thường. Bệnh nhân dưới 50 tuổi béo phì có nguy cơ tử vong cao hơn 36%.
Bệnh tim mạch
Theo CDC, nhóm người mắc các chứng bệnh về tim có nguy cơ cao khi mắc COVID-19. Các bệnh về tim gồm có suy tim, động mạch vành, viêm cơ tim, tăng huyết áp động mạch phổi, huyết áp cao, đột quỵ…
Báo cáo của tạp chí Y khoa Mỹ cho thấy trong số 138 bệnh nhân nhập viện do COVID-19, 16,7% trường hợp bị rối loạn nhịp tim; 7,2% bị tổn thương tim cấp tính như suy tim, viêm cơ tim, nhồi máu cơ tim và ngừng tim. 70% người bệnh tim mạch bị tổn thương cơ tim do virus gây bệnh COVID-19 đã tử vong.
Theo các chuyên gia y tế, biến chứng tim mạch xảy ra do nCoV ức chế hệ miễn dịch của cơ thể, làm tăng nguy cơ nhiễm trùng, giảm hàm lượng oxy trong máu và gây rối loạn nhịp tim.
Bệnh lý mạch máu não, tăng huyết áp
Ngày càng nhiều nghiên cứu cho thấy COVID-19 không chỉ ảnh hưởng phổi mà còn gây ra những ảnh hưởng về mạch máu não, tim hoặc những cơ quan khác. Người có bệnh mạch máu não, chẳng hạn đột quỵ, có thể làm tăng khả năng mắc COVID-19 nghiêm trọng.
Ngoài ra, cục máu đông ở F0 biểu hiện đa dạng, từ tổn thương da ở bàn chân đến tắc nghẽn mạch máu, đôi khi là đột quỵ gây nguy cơ tử vong, có thể xuất hiện vài ngày, vài tháng, thậm chí trong vòng 1 năm sau khi bệnh khỏi.
Bên cạnh đó, tăng huyết áp cũng thuộc nhóm có nguy cơ cao. Huyết áp cao là tình trạng tăng liên tục của huyết áp tâm thu lúc nghỉ (≥130 mmHg) hoặc huyết áp tâm trương lúc nghỉ (≥80 mm Hg), hoặc cả hai.
|

|
|
Nguời bị bệnh lý về tim có nguy cơ cao khi mắc COVID-19. Ảnh: Freepik.
|
Hội chứng Down
Hội chứng Down là bệnh do đột biến số lượng nhiễm sắc thể gây ra. Bệnh nhân bị thừa nhiễm sắc thể số 21. Người mắc Down thường đi kèm các bệnh lý khác về hệ miễn dịch, tim mạch, đường ruột, thính giác, tăng nguy cơ mắc bệnh tiểu cầu và tuyến giáp.
Đặc biệt, bệnh nhân Down nhạy cảm với những tác nhân nhiễm khuẩn như cảm lạnh, nhiễm trùng tai và viêm phế quản. Chính vì thế, SARS-CoV-2 dễ dàng phá bỏ lớp bảo vệ là hệ miễn dịch của người mắc chứng Down và xâm nhập, tấn công các cơ quan.
Bệnh lý thần kinh
Bệnh thần kinh là những căn bệnh ảnh hưởng đến hệ thống thần kinh bao gồm các dây thần kinh, não và các rễ, đám rối, dây thần kinh.
Hệ thống thần kinh là bộ phận kiểm soát tất cả chức năng của cơ thể. Vì vậy, bất kỳ sự tổn thương hay bất thường nào ở hệ thần kinh cũng dẫn đến triệu chứng ở các bộ phận khác nhau.
Các bệnh lý về thần kinh bao gồm hàng trăm bệnh khác nhau và ảnh hưởng hàng triệu người trên thế giới.
Dữ liệu gần đây công bố trên tạp chí JAMA Psychiatry vào tháng 1 và tháng 7 cho thấy rối loạn sức khỏe tâm thần cũng có thể khiến người mắc COVID-19 dễ diễn biến nặng. Các nghiên cứu chỉ ra tỷ lệ nhập viện, tử vong do COVID-19 cao hơn đáng kể ở những người gặp vấn đề về tâm trạng, cảm xúc.
Bệnh hồng cầu hình liềm
Người mắc chứng hồng cầu hình liềm có số lượng hồng cầu thấp hơn bình thường do các tế bào hình liềm không thể sống lâu được. Trong khi đó, tủy xương không thể tạo ra hồng cầu mới đủ nhanh để thay thế những tế bào chết đi. Đây là một bệnh di truyền, kéo dài suốt đời, bệnh xuất hiện ngay từ khi bệnh nhân mới được sinh ra.
Điều này tạo cơ hội cho nCoV khi xâm nhập vào cơ thể dễ dàng đánh bại hệ miễn dịch, khiến tình trạng sức khỏe của bệnh nhân diễn biến xấu nhanh, khó cứu chữa. Tương tự, các bệnh nhân bị chứng thalassemia (tan máu bẩm sinh) cũng có nguy cơ trở nặng khi mắc COVID-19.
Vấn đề liên quan hệ miễn dịch
Theo quy định của Bộ Y tế, người bị thiếu hụt miễn dịch, sử dụng corticosteroid hoặc các thuốc ức chế miễn dịch khác thuộc nhóm có nguy cơ cao khi mắc COVID-19.
Bên cạnh đó, người HIV/AIDS, ghép tạng hoặc cấy ghép tế bào gốc tạo máu cũng được xếp này. Bởi hệ miễn dịch của họ bị ảnh hưởng, suy yếu nghiêm trọng. Đặc biệt, người ghép tạo, tế bào gốc cũng thường xuyên phải dùng thuốc ức chế miễn dịch để tránh đào thải cơ quan mới.
Hệ miễn dịch là cơ quan chống đỡ, ngăn chặn SARS-CoV-2 tấn công và gây hại cho cơ thể. Khi hệ miễn dịch bị suy yếu nCoV càng có nhiều cơ hội gây bệnh nặng cho vật chủ. Tình trạng suy giảm miễn dịch có thể xuất phát từ những bệnh về máu, tủy xương hoặc cấy ghép nội tạng; HIV; sử dụng corticosteroid hoặc sử dụng các thuốc làm suy giảm miễn dịch khác.
Kết quả là bệnh nhân có thể bị nhiễm trùng thứ phát do tụ cầu khuẩn và liên cầu. Nhiễm trùng nặng khiến bệnh nhân COVID-19 có thể bị sốc, dẫn đến hạ huyết áp tới mức báo động, dẫn đến suy hô hấp, suy tim, và tử vong nếu không được cứu chữa kịp thời.
Bệnh gan
Theo CDC, một số F0 nhập viện có mức độ men gan cao hơn, điều này có nghĩa họ đã bị tổn thương tham thời. Một số nghiên cứu đã cho thấy những F0 từng mắc bệnh gan (bệnh gan mạn tính, xơ gan hoặc các biến chứng liên quan) thuộc nhóm có nguy cơ cao hơn bị tử vong so với những người trước đó chưa mắc bệnh gan.
Rối loạn sử dụng chất gây nghiện
Theo CDC, tình trạng bị rối loạn sử dụng chất kích thích (như rối loạn sử dụng rượu bia, opioid hoặc cocaine) có thể làm tăng khả năng mắc bệnh nghiêm trọng do COVID-19.
Một nghiên cứu khác từ Viện Y tế Quốc gia Mỹ (NIH) phát hiện những người bị rối loạn sử dụng chất kích thích có nguy cơ cao mắc COVID-19 sau khi tiêm vaccine. Trong đó, 7% người bị rối loạn sử dụng chất kích thích mắc COVID-19 dù đã tiêm vaccine. Con số này ở người bình thường là 3,6%. Ngoài ra, nguy cơ mắc COVID-19 sau tiêm cũng khác nhau ở từng nhóm nghiện chất kích thích: thuốc lá (6,8%), cần sa (7,8%).
Nhóm bị rối loạn sử dụng chất kích thích cũng có nguy cơ trở nặng cao khi mắc COVID-19 sau tiêm vaccine. Trong số này, 22,5% phải nhập viện; 1,7% tử vong. Tỷ lệ tương ứng ở người bị rối loạn sử dụng chất kích thích nhưng không mắc COVID-19 là 1,6% và 0,5%.
Các loại bệnh hệ thống
Bệnh hệ thống còn gọi là bệnh tự miễn, với hơn 180 loại khác nhau. Khi hệ thống miễn dịch bị rối loạn và không thể phân biệt được tự kháng nguyên với các kháng nguyên bên ngoài và tấn công ngược lại các tế bào của cơ thể. Từ đó, các bệnh lý tự miễn xuất hiện.
Bệnh thường bắt gặp phổ biến ở người trẻ tuổi (20- 40 tuổi), nữ giới thường mắc bệnh tự miễn nhiều hơn nam giới; người già và trẻ em ít mắc hơn.
Các bệnh nền của trẻ em theo hướng dẫn điều trị của Bộ Y tế
Theo Hướng dẫn chẩn đoán và điều trị COVID-19 ở trẻ em ban hành kèm Quyết định số 5155/QĐ-BYT ngày 9/11, Bộ Y tế quy định những yếu tố nguy cơ khiến trẻ dễ có diễn biến nặng khi nhiễm nCoV.
Ngoài các 19 tình trạng nói trên tương tự người lớn, trẻ đẻ non, cân nặng thấp, bị các bệnh lý gene và rối loạn chuyển hóa, cũng thuộc nhóm dễ trở nặng khi mắc COVID-19.
Theo Thiên Nhan/Zingnews.vn